Bloc auriculo-ventriculaire (BAV) : degrés, symptômes, gravité et traitement
Le bloc auriculo-ventriculaire (BAV) est un trouble de la conduction électrique entre les oreillettes et les ventricules du cœur. Il existe en trois degrés de gravité croissante : le BAV du 1er degré est généralement bénin et asymptomatique, le BAV du 2e degré demande une évaluation rythmologique, et le BAV du 3e degré (ou BAV complet) constitue une urgence qui justifie le plus souvent la pose d’un pacemaker. Dans cette page nous détaillerons chaque degré, ses symptômes, ses causes et les indications de traitement.
Qu’est-ce qu’un bloc auriculo-ventriculaire ?
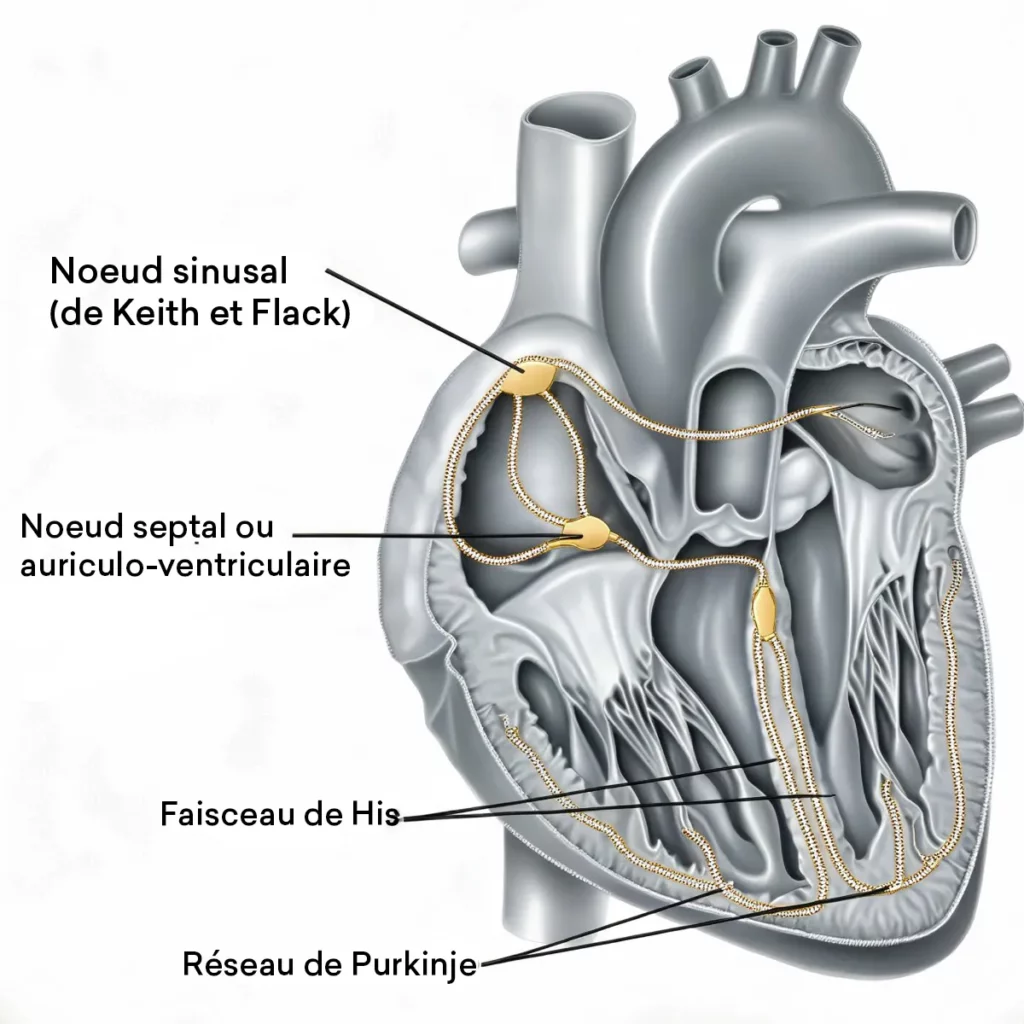
Dans un cœur en rythme normal, chaque battement débute par une impulsion électrique née dans le nœud sinusal, située dans l’oreillette droite. Cette impulsion se propage aux deux oreillettes, transite par le nœud auriculo-ventriculaire (nœud AV), descend par le faisceau de His et se diffuse aux ventricules. C’est cette séquence qui produit une contraction coordonnée du cœur.
Un bloc auriculo-ventriculaire correspond à un ralentissement ou à une interruption de cette transmission au niveau du nœud AV ou du faisceau de His. Selon le degré d’atteinte, l’impulsion peut simplement être retardée, bloquée par intermittence, ou ne plus parvenir du tout aux ventricules.
Le BAV n’est pas une maladie unique : il regroupe plusieurs anomalies qui n’ont ni la même gravité, ni la même prise en charge. La distinction repose sur l’analyse de l’électrocardiogramme (ECG), qui visualise la séquence onde P (activité atriale) — intervalle PR (conduction) — complexe QRS (activité ventriculaire). Le BAV partage un mécanisme proche avec d’autres troubles de la conduction comme le bloc de branche gauche, mais s’en distingue par sa localisation : le BAV concerne la jonction oreillettes-ventricules, le bloc de branche concerne la propagation à l’intérieur des ventricules.
Les trois degrés de BAV
BAV du 1er degré : un simple ralentissement
Toutes les impulsions atteignent les ventricules, mais le passage à travers le nœud AV est ralenti. Sur l’ECG, l’intervalle PR dépasse 200 ms. C’est la forme la plus fréquente et la plus bénigne. Elle ne produit habituellement aucun symptôme et est souvent découverte fortuitement chez le sportif entraîné ou en cas d’hypertonie vagale.
BAV du 2e degré : une conduction intermittente
Certaines impulsions atriales sont bloquées et n’atteignent pas les ventricules. Cette catégorie regroupe plusieurs sous-types dont la distinction conditionne la prise en charge.
Mobitz 1 (Wenckebach). L’intervalle PR s’allonge progressivement à chaque battement, jusqu’à ce qu’une onde P soit bloquée. La séquence reprend ensuite avec un PR raccourci. Le siège du bloc est généralement intranodal, ce qui en fait une forme le plus souvent bénigne, observée chez le sujet jeune, le sportif ou en cas d’hypertonie vagale nocturne.
Mobitz 2. L’intervalle PR reste constant, puis brutalement une ou plusieurs ondes P sont bloquées sans signe précurseur. Le siège du bloc est en règle infranodal. Cette forme est plus rare et plus sérieuse : selon les recommandations de la Société européenne de cardiologie, elle expose à un risque d’évolution vers un bloc complet et justifie une discussion d’implantation de pacemaker, même en l’absence de symptômes.
BAV 2/1. Lorsqu’une onde P sur deux est bloquée de manière régulière, il devient impossible de classer le bloc en Mobitz 1 ou 2 sur le seul ECG. Une exploration électrophysiologique peut s’avérer nécessaire pour localiser le siège du bloc.
BAV du 3e degré : un bloc complet
Aucune impulsion ne franchit la zone bloquée. Les oreillettes et les ventricules battent indépendamment : on parle de dissociation auriculo-ventriculaire. Les ventricules se contractent grâce à un rythme dit « d’échappement », généralement lent (30 à 40 battements par minute). Cette forme constitue une urgence rythmologique : sans traitement, elle expose à un risque de syncope, d’insuffisance cardiaque et de mort subite.
| Degré | Mécanisme ECG | Symptômes habituels | Pacemaker |
|---|---|---|---|
| 1er degré | PR allongé > 200 ms | Aucun | Non |
| 2e degré Mobitz 1 | PR qui s’allonge puis P bloquée | Aucun à modérés | Rare (sauf symptômes) |
| 2e degré Mobitz 2 | PR constant puis P bloquée | Souvent symptomatique | Souvent oui |
| 3e degré (complet) | Dissociation totale | Syncope, fatigue intense | Oui, presque toujours |
Quels sont les symptômes d’un BAV ?
Les symptômes dépendent du degré du bloc et de la fréquence des ventricules.
Le BAV du 1er degré est presque toujours asymptomatique. Sa découverte se fait à l’ECG, lors d’un examen de routine ou d’un dépistage chez le sportif. Dans le BAV du 2e degré, les manifestations sont variables : certains patients ne ressentent rien, d’autres décrivent une fatigue inhabituelle, des étourdissements à l’effort ou la sensation de pauses dans le rythme cardiaque.
Le BAV du 3e degré produit le tableau clinique le plus marqué. Lorsque la fréquence ventriculaire descend en dessous de 40 battements par minute, le débit cardiaque diminue de manière critique. Les symptômes possibles incluent :
- des syncopes brutales, parfois sans signe annonciateur (syndrome d’Adams-Stokes)
- une fatigue intense au moindre effort
- un essoufflement au repos
- des douleurs thoraciques liées à la baisse du flux coronaire
- une confusion chez le sujet âgé

Pourquoi survient un BAV ? Les causes principales
Le BAV n’est pas une pathologie unique mais la conséquence visible d’atteintes très variées du tissu de conduction.
Vieillissement. La fibrose progressive du nœud AV et du faisceau de His, parfois associée à des calcifications, explique la majorité des BAV de haut degré qui apparaissent après 65 ans.
Causes cardiaques. Un infarctus du myocarde, en particulier de localisation inférieure ou septale, peut provoquer un BAV aigu par ischémie du tissu de conduction. Les cardiopathies congénitales, certaines myocardites, l’endocardite et les cardiomyopathies infiltratives (sarcoïdose, amylose) figurent également parmi les causes structurelles. La chirurgie cardiaque valvulaire est une cause classique, et le remplacement valvulaire aortique percutané (TAVI) s’accompagne d’un risque de BAV nécessitant un pacemaker, de l’ordre de 3 à 26 % selon les séries.
Causes médicamenteuses. Plusieurs classes peuvent ralentir ou bloquer la conduction AV : bêta-bloquants, inhibiteurs calciques bradycardisants, amiodarone, digitaliques. Un BAV induit par un médicament peut être réversible à l’arrêt ou à l’adaptation du traitement.
Causes fonctionnelles. Chez le sportif entraîné, l’hypertonie vagale peut produire un BAV du 1er degré ou un Mobitz 1 nocturne sans signification pathologique. Ces formes disparaissent à l’effort.
Causes inflammatoires ou infectieuses. Plus rares, elles incluent la maladie de Lyme, le rhumatisme articulaire aigu et certaines infections virales. Le BAV est alors souvent réversible avec le traitement de la cause.
Comment diagnostique-t-on un BAV ?
Le diagnostic positif repose sur l’électrocardiogramme (ECG). Chaque degré présente un aspect caractéristique sur le tracé. Pour les formes intermittentes ou paroxystiques, des examens complémentaires sont nécessaires.
Le Holter ECG sur 24 ou 48 heures enregistre le rythme cardiaque en conditions de vie réelle. Il permet de documenter des épisodes passés inaperçus et de corréler des symptômes à une anomalie rythmique. Lorsque les épisodes sont rares, un Holter implantable de longue durée est proposé : ce petit boîtier sous-cutané enregistre le rythme pendant plusieurs années et constitue la solution de référence pour les syncopes inexpliquées avec suspicion de BAV paroxystique.
L’exploration électrophysiologique est un examen invasif qui cartographie l’activité électrique du cœur à l’aide de cathéters. Elle est réservée aux cas où la localisation exacte du bloc conditionne la décision thérapeutique, typiquement un BAV 2/1 à QRS larges ou une suspicion de bloc infranodal sans documentation ECG.
Lors d’une consultation typique, un patient adressé pour découverte d’un BAV bénéficie d’un ECG de repos, d’un Holter ECG et d’une échocardiographie pour rechercher une cardiopathie sous-jacente.
Un BAV, est-ce grave ?
La gravité dépend directement du degré et de la fréquence ventriculaire résultante.
Le BAV du 1er degré est dans la quasi-totalité des cas bénin et ne réduit pas l’espérance de vie. Le BAV du 2e degré Mobitz 1 est généralement de bon pronostic, surtout asymptomatique chez un sujet jeune.
À l’inverse, le BAV du 2e degré Mobitz 2 et le BAV du 3e degré engagent le pronostic vital. Les bradycardies très lentes exposent à un risque d’asystolie, de torsades de pointes et de mort subite. La Société Française de Cardiologie classe les BAV3, les BAV2 Mobitz II, les BAV de haut degré et les blocs alternants parmi les bradycardies à risque vital nécessitant une hospitalisation urgente.
Comment traite-t-on un BAV ?
La prise en charge se décide en fonction du degré, des symptômes et de la cause sous-jacente.
Identifier une cause réversible. Avant d’envisager un traitement définitif, le rythmologue cherche une cause réversible : médicament bradycardisant, hyperkaliémie, ischémie aiguë, infection. Lorsque cette cause est identifiée et levée, le BAV peut disparaître complètement.
Surveillance simple. Le BAV du 1er degré asymptomatique ne nécessite aucun traitement. Le BAV Mobitz 1 isolé et asymptomatique peut également être surveillé sans intervention, avec des ECG de contrôle réguliers.
Pose d’un pacemaker. Pour les BAV de haut degré (Mobitz 2, BAV 2/1 à risque, BAV complet) et pour les BAV symptomatiques, l’implantation d’un pacemaker est le traitement de référence. Selon les recommandations 2021 de la Société européenne de cardiologie, le pacemaker est indiqué dès qu’un BAV provoque des symptômes ou dès qu’un bloc infranodal est documenté, indépendamment des symptômes.
L’intervention dure environ 45 minutes à une heure, sous anesthésie locale, par voie veineuse sous-clavière. Une à deux sondes sont positionnées dans les cavités cardiaques et reliées à un boîtier inséré sous la peau, au niveau de la clavicule. Au sein des centres d’intervention de l’équipe (Cardiopôle Peupliers-Trubert et Cardiopôle Yvart, à Paris), l’implantation est réalisée selon les recommandations en vigueur. Pour les patients chez qui une stimulation ventriculaire seule suffit, un pacemaker sans sonde (leadless) peut être proposé.
La vie après la pose d’un pacemaker est compatible avec une activité normale dans la grande majorité des cas, moyennant quelques précautions ponctuelles vis-à-vis de certains environnements électromagnétiques.
Vivre avec un BAV au quotidien
Avec un BAV du 1er degré isolé, aucune contre-indication n’existe : la surveillance se limite à un ECG annuel ou bisannuel.
Pour les BAV de haut degré non appareillés en attente de bilan, l’activité physique intense est généralement à éviter jusqu’à la décision thérapeutique. Après pose d’un pacemaker, la conduite automobile est habituellement autorisée après un mois, et les activités sportives, hors sports de contact violent, reprennent à partir de 4 à 6 semaines. Une consultation de contrôle annuelle, accompagnée d’une télécardiologie pour les modèles compatibles, assure le suivi à long terme.
Le cas du sportif avec BAV d’hypertonie vagale mérite mention : chez ces patients, le bloc disparaît à l’effort et n’a aucune signification pathologique. La pratique sportive est encouragée sans restriction spécifique.
Quand consulter un rythmologue ?
Une consultation rythmologique est recommandée si :
- un BAV a été identifié sur un ECG, hors BAV 1 isolé du sportif jeune asymptomatique
- des symptômes évocateurs apparaissent : malaises, syncopes, fatigue inexpliquée, essoufflement d’apparition récente
- un BAV connu évolue ou s’accompagne de nouveaux symptômes
- un suivi de pacemaker est nécessaire après implantation
En cas de bradycardie symptomatique ou de syncope avec perte de connaissance complète, une évaluation rapide est indiquée.
À retenir
- Le BAV est un trouble de la conduction électrique entre oreillettes et ventricules, classé en trois degrés de gravité croissante.
- Le BAV du 1er degré est presque toujours bénin et ne nécessite aucun traitement.
- Le BAV du 2e degré Mobitz 2 et le BAV du 3e degré exposent à un risque vital et justifient le plus souvent la pose d’un pacemaker.
- Le diagnostic repose sur l’ECG, complété si besoin par un Holter et une exploration électrophysiologique.
- Une cause réversible (médicament, infarctus, infection) doit toujours être recherchée avant un traitement définitif.
Questions fréquentes sur le bloc auriculo-ventriculaire
Quelle est la différence entre un BAV 1, 2 et 3 ?
Le BAV du 1er degré correspond à un simple ralentissement de la conduction : toutes les impulsions atriales atteignent les ventricules avec un délai allongé. Le BAV du 2e degré se caractérise par un blocage intermittent : certaines impulsions sont conduites, d’autres non. Le BAV du 3e degré est un blocage complet : aucune impulsion ne passe, les oreillettes et les ventricules battent indépendamment. La gravité et le traitement progressent avec le degré.
Le BAV du 1er degré nécessite-t-il un traitement ?
Non, dans la grande majorité des cas. Le BAV du 1er degré est asymptomatique, ne réduit pas l’espérance de vie et ne demande aucun traitement spécifique. Une surveillance ECG périodique suffit. Une exception existe lorsque le PR est très allongé (au-delà de 300 ms) et associé à des symptômes : une évaluation rythmologique est alors justifiée.
Peut-on faire du sport avec un BAV ?
Cela dépend du degré et du contexte. Un BAV du 1er degré, surtout chez un sportif d’endurance, est compatible avec une pratique sportive sans restriction. Pour un BAV du 2e ou 3e degré, l’activité sportive intense est généralement déconseillée jusqu’à évaluation. Après pose d’un pacemaker, le sport reprend progressivement, en évitant les sports de contact violent qui peuvent endommager le matériel.
Quand pose-t-on un pacemaker pour BAV ?
Le pacemaker est indiqué dans plusieurs situations : tout BAV symptomatique quel que soit son degré, le BAV du 2e degré Mobitz 2 même asymptomatique, le BAV du 3e degré (sauf cause réversible identifiée), et les blocs alternants. La décision repose sur les recommandations de la Société européenne de cardiologie et tient compte du contexte clinique global.
Un BAV peut-il disparaître tout seul ?
Oui, dans certains cas. Un BAV lié à un médicament bradycardisant peut régresser à l’arrêt du traitement. Un BAV consécutif à un infarctus aigu peut disparaître à la phase de récupération. Un BAV d’origine inflammatoire ou infectieuse régresse avec le traitement de la cause. À l’inverse, un BAV lié au vieillissement du tissu de conduction est définitif et ne régresse pas spontanément.
Le pacemaker est-il définitif après un BAV complet ?
Dans la grande majorité des cas, oui. Une fois posé, le pacemaker reste en place. La pile du boîtier dure environ 8 à 12 ans selon le mode de stimulation, et son remplacement est prévu sans changer les sondes lorsque cela est possible.
Information médicale importante
Les informations présentées dans cet article ont une vocation pédagogique et ne remplacent en aucun cas une évaluation médicale individuelle. Les indications, contre-indications, modalités et risques d’une intervention ou d’un traitement ne peuvent être déterminés que par votre médecin, en fonction de votre dossier médical, de vos antécédents et de votre situation clinique. En cas de symptôme évocateur d’urgence cardiaque (douleur thoracique, malaise, perte de connaissance, palpitations très prolongées), composez immédiatement le 15.
Besoin d’un suivi cardiaque ?
Si votre médecin vous a recommandé un examen ou souhaite vous orienter vers un rythmologue pour évaluer votre rythme cardiaque, vous pouvez prendre rendez-vous avec l’équipe Rythmopôle. Nos rythmologues consultent au Cardiopôle Peupliers-Trubert (75013) et au Cardiopôle Yvart (75015) pour une consultation personnalisée.
À propos de l’auteur
Cet article a été rédigé par l’équipe éditoriale de Rythmopôle Paris, centre spécialisé en rythmologie cardiaque. Les contenus sont validés par l’équipe de rythmologues exerçant au Cardiopôle Peupliers-Trubert (75013) et au Cardiopôle Yvart (75015).
Besoin d’un suivi cardiaque ?
Si votre médecin vous recommande un examen pour surveiller votre rythme cardiaque, nous sommes là pour vous accompagner.
Prenez rendez-vous dans l’un de nos centres de consultation. Nos équipes de professionnels vous accueillent avec bienveillance et vous assurent un suivi personnalisé.