Qu'est-ce que la tachycardie ventriculaire ?
La tachycardie ventriculaire est une arythmie cardiaque caractérisée par une succession rapide de battements cardiaques (généralement entre 120 et 250 battements par minute) prenant naissance dans les ventricules, les cavités inférieures du cœur.
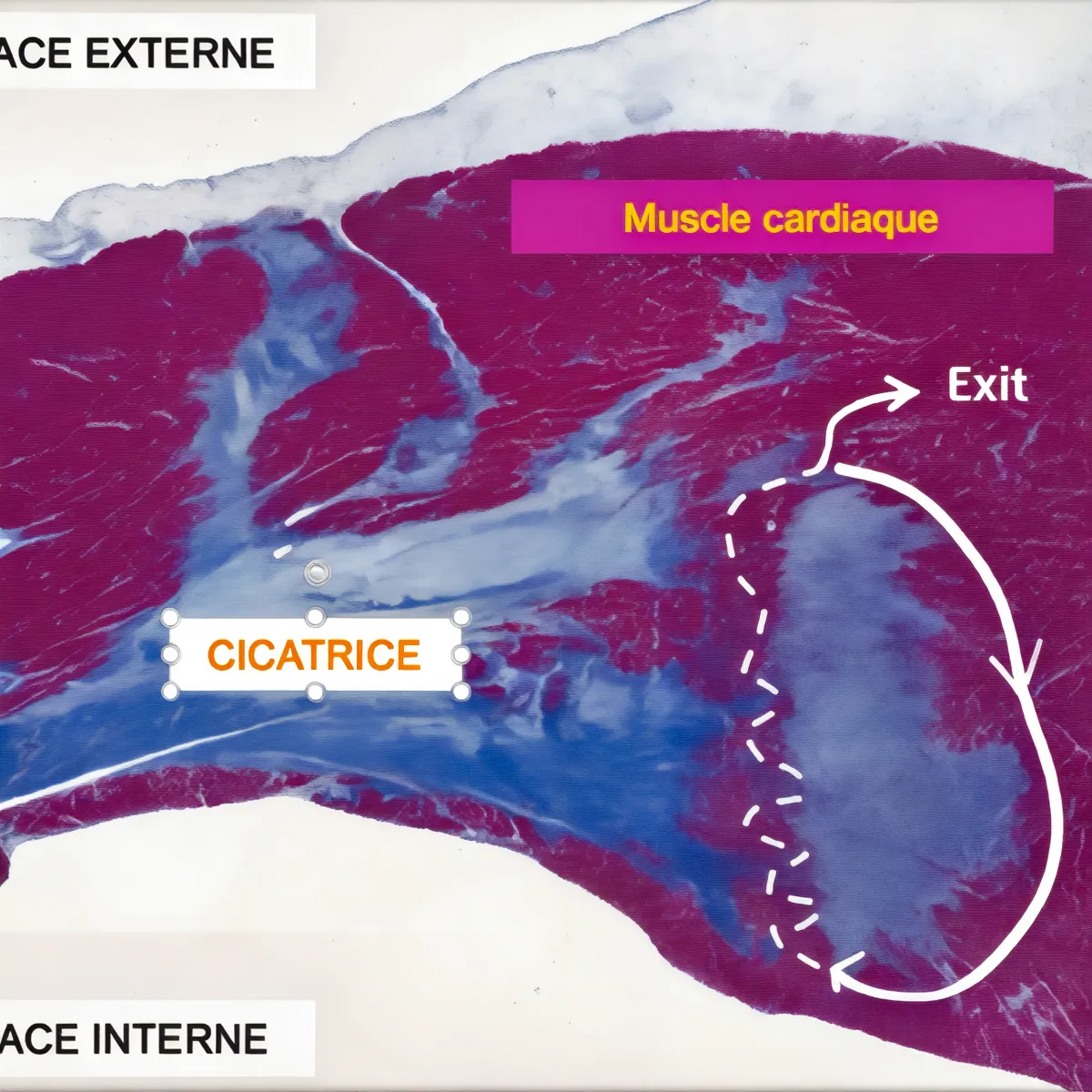
Dans des conditions normales, l’influx électrique cardiaque provient du nœud sinusal situé dans l’oreillette droite, puis se propage aux ventricules via le nœud auriculo-ventriculaire et le système de conduction spécialisé. En cas de tachycardie ventriculaire, ce circuit électrique normal est court-circuité par un foyer ectopique ventriculaire ou un circuit de réentrée qui génère des impulsions électriques à une fréquence anormalement élevée.
La tachycardie ventriculaire se caractérise par :
- Une fréquence cardiaque rapide, généralement entre 120 et 250 battements par minute ;
- Des complexes QRS larges (≥ 120 ms) sur l’électrocardiogramme ;
- Une durée variable : elle peut être non soutenue (moins de 30 secondes et s’arrêtant spontanément) ou soutenue (persistant plus de 30 secondes) ;
- Un rythme généralement régulier, bien que des formes polymorphes existent.
Cette arythmie peut survenir sur un cœur sain (tachycardie ventriculaire idiopathique), mais elle est plus fréquemment associée à une cardiopathie structurelle sous-jacente, ce qui augmente significativement son potentiel de gravité.